Aknu sonoelastogrāfija ir mūsdienīgs un saudzīgs ultrasonogrāfijas izmeklējums, kas ļauj precīzi izmērīt aknu audu elastību jeb stingrību – vienkārši sakot, nosaka, cik “mīkstas” vai “cietas” ir aknas. Tā ir neinvazīva un nesāpīga metode, kurā, izmantojot ultraskaņas viļņus, tiek izvērtēts aknu audu stāvoklis. Šo metodi dēvē arī par elastogrāfiju vai sonoelastogrāfiju.
Izmeklējums sniedz ārstam vērtīgu informāciju par aknu veselību, palīdzot laikus atklāt un izvērtēt aknu fibrozi, cirozi, kā arī tauku uzkrāšanos aknās (aknu steatozi jeb taukaino hepatozi). Rezultātā iespējams noteikt, vai aknās ir izveidojušies rētaudi (saistaudi) vai citas pārmaiņas, kas var liecināt par hronisku slimību attīstību.
Lūdzu, ņemiet vērā, ka šī informācija ir paredzēta tikai izglītojošiem nolūkiem. Tā nav medicīniska konsultācija un neaizstāj speciālista konsultāciju. Vienmēr konsultējieties ar sertificētu medicīnas profesionāli, lai saņemtu konsultāciju, individuālu situācijas izvērtējumu un atbilstošu ārstēšanas plānu.
Kā darbojas aknu elastogrāfija?
Sonoelastogrāfijas darbības pamatā ir ultraskaņas spēja izvērtēt audus ar skaņas viļņiem. Procedūras laikā pacients parasti guļ uz muguras, un uz vēdera labās puses tiek uzklāts speciāls gēls (tas uzlabo ultraskaņas viļņu vadīšanu). Ārsts pārvieto ultraskaņas zondi pa pacienta vēderu aknu projekcijā, līdzīgi kā veicot parastu ultrasonogrāfiju. Pēc tam iekārta izdala specifiskus ultraskaņas viļņu impulsus, lai izmērītu audu elastību. Pacients šīs vibrācijas nejūt – sajūtas neatšķiras no parastas ultraskaņas izmeklējuma.
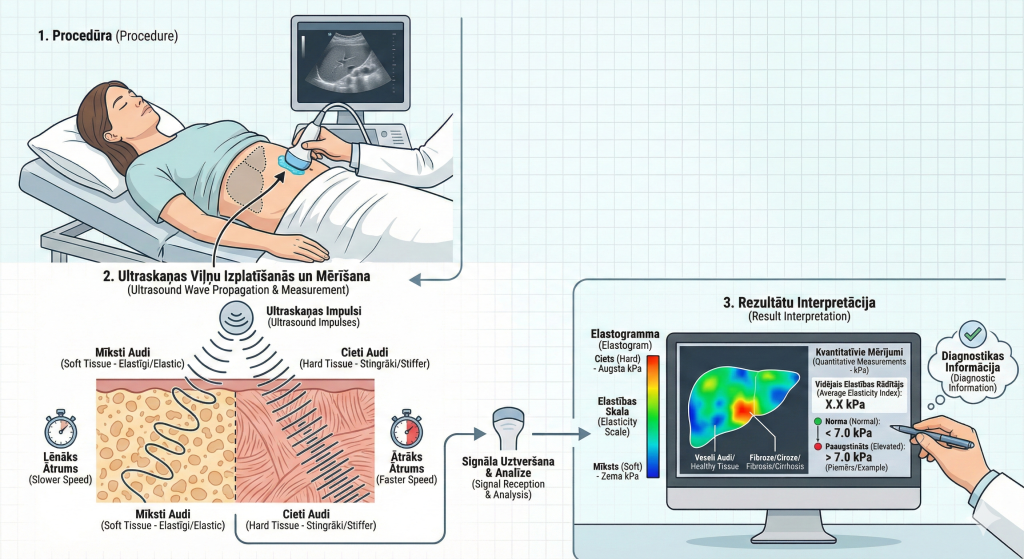 Shematisks aknu sonoelastogrāfijas darbības principa attēlojums (attēls veidots izmantojot Gemini MI attēlu ģenerēšanas rīku).
Shematisks aknu sonoelastogrāfijas darbības principa attēlojums (attēls veidots izmantojot Gemini MI attēlu ģenerēšanas rīku).
Ultraskaņas viļņi izplatās caur aknu audiem un iekārta mēra ātrumu kādā tie izplatās un kā aknu audi deformējas. Cieti (stingrāki) audi ļauj viļņiem izplatīties ātrāk, savukārt mīksti (elastīgāki) audi – lēnāk. Šī informācija tiek pārvērsta krāsu attēlā (elastogrammā), kur aknu audu elastība tiek attēlota krāsu skalā. Ārsts analizē šo attēlu un iegūst kvantitatīvus (jeb izmērāmus) mērījumus – skaitliskas vērtības, kas atspoguļo aknu audu cietību (parasti kilopaskālos, kPa).
Kāda ir aknu sonoelastogrāfijas nozīme aknu veselības novērtēšanai?
Daudzas hroniskas aknu slimības izraisa pakāpenisku aknu audu rētošanos (fibrozi) un elastības zudumu. Jo vairāk rētaudu (fibrozes) aknās, jo cietākas tās kļūst. Sonoelastogrāfijas laikā var atklāt un izmērīt šīs pārmaiņas, palīdzot noteikt, cik izteikta fibroze ir aknās. Noteiktas aknu slimības sākumstadijā nereti norit bez simptomiem, un savlaicīga diagnoze ļauj uzsākt intervences vai ārstēšanu ātrāk.
Dr. Med. Nauris Zdanovskis
Radiologs un invazīvais radiologs ar vairāk nekā 10 gadu pieredzi klīniskās un onkoloģiskās attēldiagnostikas jomā.
Aknu fibrozes pakāpes novērtēšana ir būtiska, lai izvēlētos atbilstošu ārstēšanas taktiku un uzraudzītu terapijas efektivitāti. Piemēram, pacientiem ar hronisku B vai C hepatītu, elastogrāfija palīdz noteikt, vai un cik lielā mērā attīstījusies fibroze, kas noteiktos gadījumos sniedz informāciju par nepieciešamību uzsākt vai mainīt ārstēšanas metodi. Tāpat pacientiem ar nealkoholisko taukaino hepatozi (NAFLD) vai alkoholisku aknu bojājumu šo izmeklējumu izmanto, lai konstatētu, vai nav izveidojusies fibroze vai ciroze. Regulāri atkārtojot elastogrāfiju, ārsts var sekot līdzi slimības gaitai un novērtēt, vai ārstēšana (piemēram, dzīvesveida izmaiņas taukainās hepatozes gadījumā) uzlabo aknu stāvokli.
Noteiktos gadījumos elastogrāfijas rezultāti ļauj izvairīties no nepieciešamības veikt aknu biopsiju. Ja elastogrāfija uzrāda tikai vieglas izmaiņas (nelielu fibrozi), invazīva iejaukšanās iespējams nav nepieciešama. Savukārt, ja tiek konstatēta izteikta aknu cietība, ārsts var plānot tālāko rīcību, piemēram, citādu terapiju vai citus izmeklējumus. Tādējādi aknu sonoelastogrāfija ir kļuvusi par nozīmīgu aknu veselības izvērtēšanas rīku – tā ātri, droši un precīzi sniedz informāciju, kas agrāk tika iegūta tikai ar invazīvām metodēm.
Vai ar visām ultrasonogrāfijas iekārtām var veikt aknu sonoelastogrāfiju?
Nē – ne visas ultrasonogrāfijas iekārtas ir piemērotas sonoelastogrāfijas veikšanai. Lai veiktu šo izmeklējumu, nepieciešama speciāla elastogrāfijas zonde un atbilstoša programmatūra, kas spēj precīzi analizēt aknu audu elastību. Tāpēc izmeklējuma aprakstā parasti tiek norādīts arī izmantotās iekārtas modelis un zondes veids. Tas ir svarīgi, jo dažādiem ražotājiem var atšķirties atsauces vērtības un mērījumu robežvērtības.
Klīnikā “MedRad” aknu sonoelastogrāfija tiek veikta ar Mindray Resona I9 ultrasonogrāfijas iekārtu, kas ir aprīkota ar atbilstošu tehnoloģiju šī izmeklējuma veikšanai.
Mindray Resona I9 ir viena no jaunākās paaudzes ultraskaņas iekārtām ar elastogrāfijas iespēju. Tās tehnoloģiskie risinājumi ļauj iegūt kvalitatīvus un reproducējamus aknu audu elastības mērījumus. Dažas no iekārtas priekšrocībām:
- Divu režīmu elastogrāfija – iespējams izmantot gan kompresijas (strain), gan bīdes viļņu (2D SWE) metodes, kas nodrošina daudzpusīgāku izvērtējumu.
- Stabila mērījumu kvalitāte – pateicoties “Sound Touch Elastography” un HiFR tehnoloģijām, attēli tiek iegūti reāllaikā, ar augstu izšķirtspēju un kadru ātrumu, kas palīdz precīzāk fiksēt nepieciešamos datus.
- Papildu aknu funkciju novērtēšana – iekārtā pieejama arī tauku satura (steatozes) kvantitatīva analīze ar Smart HRI indeksu.
- Ergonomisks dizains un pārskatāms interfeiss – ērtāks darbs ārstam un ātrāka procedūras norise pacientam.
Šie tehniskie aspekti palīdz nodrošināt precīzus, standartizētus rezultātus, kā arī ļauj izmeklējumu pielāgot dažādiem klīniskajiem scenārijiem.
Šī iekārta nav vienīgā tirgū, kas spēj nodrošināt kvalitatīvu sonoelastogrāfiju, tomēr tās funkciju klāsts ļauj strādāt ar augstu datu uzticamību un pielāgot izmeklējumu dažādiem pacientu profiliem.
Kā sagatavoties aknu elastogrāfijas izmeklējumam?
Īpaša sagatavošanās aknu sonoelastogrāfijai parasti nav nepieciešama. Izmeklējuma dienā varat lietot savus ikdienas medikamentus un dzert ūdeni.
Tomēr ir viens izņēmums – pirms aknu elastogrāfijas nedrīkst ēst aptuveni 3-4 stundas.
Tas nozīmē, ka uz izmeklējumu ieteicams ierasties tukšā dūšā (ja procedūra paredzēta pēcpusdienā, vieglas brokastis drīkst paēst vismaz 4 stundas pirms izmeklējuma).
Kāpēc tas ir svarīgi? – Pilns kuņģis un aktīva gremošana ietekmē aknu asins plūsmu un var izmainīt aknu elastības rādītājus, padarot mērījumus mazāk precīzus. Piemēram, ja pacients tikko būs paēdis, aknas var šķist cietākas nekā patiesībā, tādēļ, lai iegūtu korektus rezultātus, jāievēro šis atturēšanās periods no ēšanas.
Pirms izmeklējuma drīkst dzert ūdeni vai nesaldinātu tēju. Tāpat ieteicams ierasties ērtā apģērbā, kas viegli ļauj piekļūt vēdera zonai (jums, iespējams, lūgs atbrīvot vēderu no apģērba, uzgulties uz kušetes un nedaudz pacelt kreklu). Jebkādas rotaslietas vai pīrsingi vēdera rajonā vēlams iepriekš noņemt. Īpašu citu ierobežojumu nav – izmeklējumu var veikt jebkura vecuma pacientiem, un to drīkst veikt arī grūtniecēm, jo ultraskaņa nav kaitīga nedz māmiņai, nedz bērnam. Ja esat stāvoklī, noteikti informējiet ārstu, taču elastogrāfija tiek uzskatīta par drošu grūtniecēm (atšķirībā no, piemēram, rentgena izmeklējumiem).
Pirms procedūras informējiet ārstu par visām savām esošajām slimībām un medikamentiem, ko lietojat. Parasti hroniskas slimības vai zāles netraucē elastogrāfijai, taču šī informācija palīdz ārstam pilnvērtīgāk izvērtēt jūsu situāciju. Piemēram, ja jums ir ascīts (šķidruma uzkrāšanās vēderā) vai citas īpatnības, ārsts to ņems vērā izmeklējuma laikā.
Kā norit aknu sonoelastogrāfijas izmeklējums?
Aknu sonoelastogrāfijas izmeklējums norit ļoti līdzīgi parastai vēdera dobuma ultrasonogrāfijai. Jūs tiksiet aicināts apgulties uz muguras uz izmeklējumu kušetes. Ultrasonogrāfijas speciālists atbrīvos jūsu vēdera augšējo labo pusi no apģērba un uzklās uz ādas nelielu daudzumu caurspīdīga gēla. Gēls nodrošina labu skaņas viļņu vadāmību un novērš gaisa spraugas starp zondi un ādu. Ārsts lēni pārvietos ultraskaņas zondi pa jūsu vēderu aknu rajonā, sākotnēji apskatot aknas ar parasto ultraskaņas attēlu. Jums var lūgt dziļi ievilkt elpu un uz brīdi to aizturēt, lai aknas nekustētos elpošanas ritmā – tas palīdz iegūt skaidrāku attēlu. Tad iekārta tiks pārslēgta elastogrāfijas režīmā, un notiks pats elastogrāfijas mērījums. Jūs nejutīsiet neko atšķirīgu – nav sāpju, nav diskomforta, tikai vieglu spiedienu no zondes, kas ir pierasta sajūta ultrasonogrāfijas laikā. Dažkārt zonde var raidīt īpašus impulsus, taču tie ir tik vāji, ka cilvēks tos fiziski neizjūt. Ekrānā parādīsies krāsu karte ar jūsu aknu audu elastību, un iekārta aprēķinās skaitliskas vērtības.
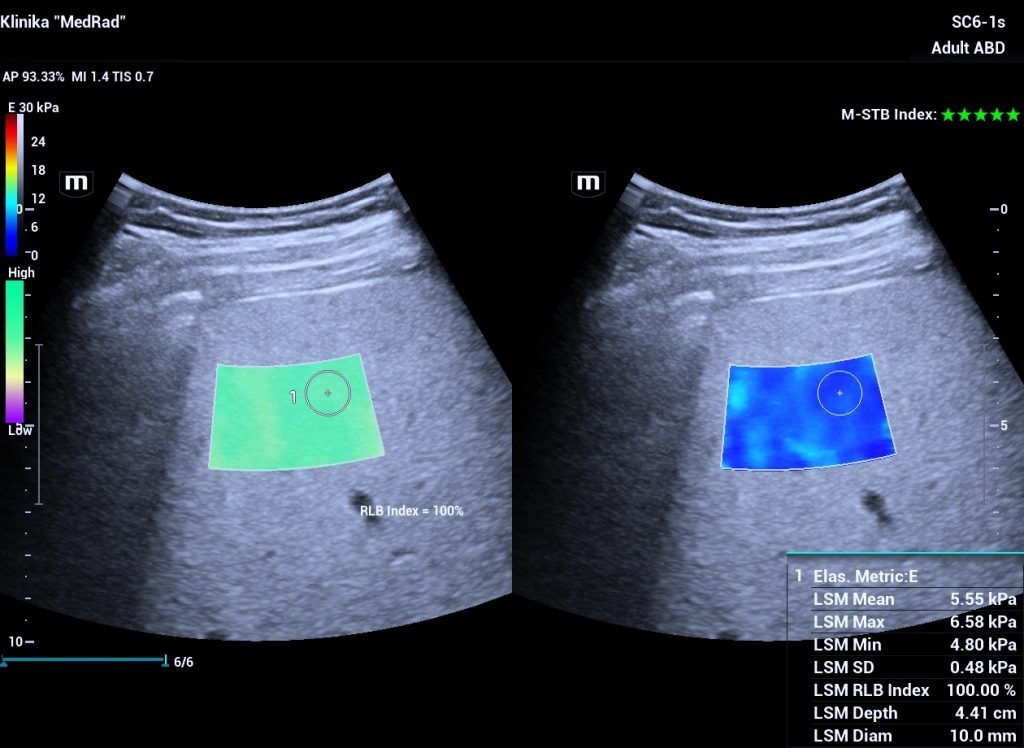 Aknu elastogrāfijas mērījums ar vidējo aknu cietību 5.55 kilopaskāli – normāls rādījums.
Aknu elastogrāfijas mērījums ar vidējo aknu cietību 5.55 kilopaskāli – normāls rādījums.
Papildus aknu mērījumiem tiks izvērtētas citas struktūras, kas var ietekmēt elastogrāfijas rezultātus vai aknu saslimšanas stadiju, t.i., portālās vēnas izmērs, liesas vēnas izmērs, liesas izmērs, aknu žultsvadu stāvoklis un kopējā žultsvada izmērs.
Visa procedūra parasti ilgst no 15 līdz 30 minūtēm. Laiks var variēt atkarībā no tā, cik viegli ir iegūt kvalitatīvu signālu (piemēram, pacientiem ar aptaukošanos ultraskaņas viļņiem ceļā ir vairāk šķēršļu, tāpēc izmeklējums var būt nedaudz ilgāks). Pati elastogrāfijas mērīšana notiek dažu minūšu laikā, pārējais laiks ir sagatavošanās un aknu pārskatīšana ar ultraskaņu. Pēc izmeklējuma pabeigšanas ārsts notīrīs gēlu no jūsu ādas.
Izmeklējuma laikā ārsts komunicēs ar jums, varbūt lūgs īslaicīgi nekustēties vai aizturēt elpu uz pāris sekundēm. Ja jūtat satraukumu, droši to pasakiet – speciālists izskaidros katru soli, lai jūs justos ērti un droši.
Pēc izmeklējuma ārsts izvērtēs iegūtos rezultātus. Jūs uzzināsiet, cik elastīgi vai cieti ir jūsu aknu audi un ko tas nozīmē veselības ziņā. Rezultāti tiek izteikti noteiktā skalā vai fibrozes pakāpēs:
- F0 – nav fibrozes,
- F1–F3 – viegla līdz smaga fibroze,
- F4 – ciroze.
Ārsts jums saprotamā valodā paskaidros, ko konkrēti nozīmē jūsu rezultāts un vai nepieciešama kāda turpmāka rīcība.
Aknu sonoelastogrāfija ir mūsdienīga, droša un nesāpīga metode, kas sniedz vērtīgu informāciju par aknu veselību. Tā palīdz izvērtēt aknu slimības un novērtēt to smagumu. Salīdzinot ar tradicionālo biopsiju, elastogrāfija ir daudz saudzīgāka pacientam, vienlaikus nodrošinot augstu precizitāti.
Dr. Med. Nauris Zdanovskis
Radiologs un invazīvais radiologs ar vairāk nekā 10 gadu pieredzi klīniskās un onkoloģiskās attēldiagnostikas jomā.
Biežāk uzdotie jautājumi par aknu sonoelastogrāfiju (aknu elastogrāfiju) (FAQ)
Kas ir aknu sonoelastogrāfija (aknu elastogrāfija)?
Aknu sonoelastogrāfija ir ultrasonogrāfijas izmeklējums, ar kuru var izmērīt aknu audu elastību jeb stingrību.
Praktiski tas palīdz novērtēt, vai aknās nav attīstījusies fibroze (rētošanās) un cik izteikta tā ir.
Kāpēc aknu elastogrāfija ir nepieciešama?
Aknu elastogrāfiju bieži iesaka, ja ir aizdomas par taukainām aknām (MASLD/NAFLD), hronisku hepatītu,
alkohola izraisītu aknu bojājumu vai citu ilgstošu aknu slimību, jo fibroze var attīstīties pakāpeniski un ilgi bez simptomiem.
Vai aknu elastogrāfija ir sāpīga un vai tai ir starojums?
Nē — izmeklējums parasti ir nesāpīgs un tiek veikts bez jonizējošā starojuma (tāpat kā parasta ultrasonogrāfija).
Kā sagatavoties aknu sonoelastogrāfijai?
Lai rezultāti būtu uzticami, ieteicams neēst vismaz 3 stundas pirms izmeklējuma, jo ēdienreize var īslaicīgi palielināt aknu stingrības mērījumus.
(min. 3 h badošanās rekomendācija ir aprakstīta EASL vadlīnijās).
Ūdeni parasti drīkst dzert, un ikdienas medikamentus parasti var lietot kā ierasts (ja vien ārsts nav norādījis citādi).
Cik ilgi ilgst aknu elastogrāfija?
Parasti 10–20 minūtes (atkarībā no izmeklējuma apjoma). Slēdziens visbiežāk tiek sagatavots uzreiz pēc izmeklējuma.
Kā tiek interpretēti elastogrāfijas rezultāti (kPa / m/s)?
Rezultāts tiek izteikts kā aknu stingrība (bieži kPa vai m/s). Jo lielāka stingrība, jo lielāka iespējamība,
ka aknās ir izteiktāka fibroze.
Svarīgi: precīzas robežvērtības (F0–F4) var atšķirties atkarībā no elastogrāfijas metodes, aparāta un slimības iemesla,
tāpēc rezultātu vienmēr interpretē kopā ar analīzēm un klīnisko situāciju.
Vai ar elastogrāfiju var noteikt aknu cirozi?
Elastogrāfija var norādīt uz augstu fibrozes pakāpi un aizdomām par cirozi, taču galīgā interpretācija ir atkarīga no kopējās ainas
(analīzes, ultrasonogrāfijas atrade, riska faktori, iepriekšējie izmeklējumi).
Kas var “maldināt” elastogrāfijas rezultātus?
Aknu stingrība var īslaicīgi palielināties arī ne tikai fibrozes dēļ.
Piemēram, to var ietekmēt nesena ēdienreize, aktīvs iekaisums (akūts hepatīts), žults atteces traucējumi (holestāze) vai sastrēgums (sirds mazspējas gadījumā).
Tāpēc pareiza sagatavošanās (t.sk. badošanās) un konteksts ir ļoti svarīgi.
Cik bieži jāveic aknu elastogrāfija (kontrole)?
Kontroles biežums ir individuāls un atkarīgs no iemesla (piem., taukainas aknas/MASLD, hepatīts, alkohola izraisīts bojājums),
riska faktoriem un iepriekšējā rezultāta.
- Ja fibroze nav izteikta un riska faktori ir kontrolēti, kontrole var būt retāk (piem., reizi 1–2 gados).
- Ja fibroze ir izteiktāka vai ir aktīva aknu slimība, kontrole var būt biežāk (piem., 6–12 mēnešos) pēc ārsta ieteikuma.
Vai aknu elastogrāfija ir piemērota arī pacientiem ar lieko svaru?
Lielākajai daļai pacientu izmeklējumu var veikt arī liekā svara gadījumā, taču dažkārt tehniski mērījumi var būt sarežģītāki.
Šādos gadījumos ārsts var pielāgot izmeklēšanas taktiku vai rekomendēt papildu izmeklējumus.
Cik maksā aknu sonoelastogrāfija (aknu elastogrāfija) Rīgā?
Kur var pierakstīties uz aknu elastogrāfiju?
Pieraksta iespējas ir pieejamas Medrad mājaslapā sadaļā “Ultrasonogrāfijas pieraksts” vai sazinoties ar klīniku.
Piezīme: šī sadaļa ir izglītojoša un neaizstāj ārsta konsultāciju. Individuālu rezultātu interpretāciju vienmēr veic ārsts, ņemot vērā klīnisko situāciju.